Η γαστρο-οισοφαγική παλινδρόμηση (για συντομία, ΓΟΠ), γνωστή και ως παλινδρόμηση οξέος, συμβαίνει όταν τα περιεχόμενα του στομάχου παλινδρομούν προς τον οισοφάγο και/ή το στόμα. Η παλινδρόμηση είναι μια φυσιολογική διαδικασία που συμβαίνει σε υγιή βρέφη, παιδιά και ενήλικες. Τα περισσότερα επεισόδια παλινδρόμησης είναι σύντομα και δεν προκαλούν ενοχλητικά συμπτώματα ή επιπλοκές.
Αντίθετα, τα άτομα με γαστρο-οισοφαγική παλινδρομική νόσο (για συντομία, ΓΟΠΝ) έχουν ενοχλητικά συμπτώματα ως αποτέλεσμα της παλινδρόμησης. Τα συμπτώματα μπορεί να περιλαμβάνουν οπισθοστερνικό καύσο («καούρα στο στήθος»), αναγωγές υγρών, έμετους και δυσκολία ή πόνο κατά την κατάποση. Η παλινδρόμηση γαστρικών υγρών μπορεί να επηρεάσει και τις φωνητικές χορδές (προκαλώντας βραχνάδα στη φωνή) ή ακόμη και τους πνεύμονες (προκαλώντας εισρόφηση).
Τι είναι η γαστρο-οισοφαγική παλινδρόμηση
Όταν τρώμε, το φαγητό μεταφέρεται από το στόμα στο στομάχι μέσω του οισοφάγου. Ο οισοφάγος μοιάζει με ένα σωλήνα, έχει μήκος περίπου 25 εκ. και πλάτος 2,5 εκ., και διαθέτει μύες που συσπώνται για να προωθήσουν την τροφή στο στομάχι μέσω του περισταλτισμού τους.
Στο κάτω άκρο του οισοφάγου, εκεί που ενώνεται με το στομάχι, υπάρχει ένας μυικός δακτύλιος που ονομάζεται κατώτερος οισοφαγικός σφιγκτήρας (ΚΟΣ). Μετά την κατάποση, ο ΚΟΣ χαλαρώνει ώστε να επιτρέψει στις τροφές να εισέλθουν στο στομάχι. Στη συνέχεια συσπάται προκειμένου να μην επιτρέπεται η παλινδρόμηση τροφών και οξέος από το στομάχι στον οισοφάγο. Παρ` όλα αυτά, μερικές φορές ο μυς αυτός (ο ΚΟΣ) είναι πιο αδύναμος ή χαλαρώνει όταν φουσκώνει το στομάχι, επιτρέποντας έτσι υγρά του στομάχου να παλινδρομήσουν στον οισοφάγο. Αυτό συμβαίνει σε όλα τα άτομα μερικές φορές, αλλά τα επεισόδια αυτά παρουσιάζονται αμέσως μετά τα γεύματα, είναι πολύ σύντομα και δεν προκαλούν συμπτώματα. Φυσιολογικά, η παλινδρόμηση οξέος θα έπρεπε να συμβαίνει σπάνια και μόνο κατά τη διάρκεια του ύπνου.
Παλινδρόμηση οξέος
Η παλινδρόμηση οξέος γίνεται γαστρο-οισοφαγική παλινδρομική νόσος (ΓΟΠΝ) όταν προκαλεί ενοχλητικά συμπτώματα ή βλάβη στον οισοφάγο. Η ποσότητα του οξέος που πρέπει να παλινδρομεί για να προκαλέσει νόσο ποικίλει.
Γενικά, η πρόκληση βλάβης στον οισοφάγο είναι πιο πιθανή όταν το οξύ παλινδρομεί συχνά, είναι πολύ όξινο και ο οισοφάγος δεν είναι ικανός να το απομακρύνει γρήγορα. Τα πιο συνήθη συμπτώματα που σχετίζονται με ΓΟΠΝ είναι οπισθοστερνικός καύσος, αναγωγή υγρών, πόνος στο θώρακα και δυσκολία στην κατάποση. Οι θεραπείες της ΓΟΠΝ είναι σχεδιασμένες ώστε να προφυλάσσουν από την εμφάνιση αυτών των συμπτωμάτων.
Διαφραγματοκήλη
Το διάφραγμα είναι ένας μεγάλος επίπεδος μυς που βρίσκεται στη βάση των πνευμόνων και χωρίζει την κοιλιά από το θώρακα. Ο μυς αυτός συσπάται και χαλαρώνει καθώς το άτομο εισπνέει και εκπνέει. Ο οισοφάγος περνά από μια οπή του διαφράγματος (λέγεται «διαφραγματικό τρήμα») πριν ενωθεί με το στομάχι.
Φυσιολογικά, το διάφραγμα βρίσκεται στο ίδιο ύψος με τον κατώτερο οισοφαγικό σφιγκτήρα (ΚΟΣ). Έτσι, όταν σκύβουμε ή βήχουμε ή όταν για οποιοδήποτε λόγο αυξάνεται η ενδοκοιλιακή πίεση, το διάφραγμα συσπάται, αυξάνοντας την πίεση του ΚΟΣ. Αν υπάρχει κάποια αδυναμία του διαφραγματικού μυ στην περιοχή του τρήματος – από όπου διέρχεται ο οισοφάγος – το στομάχι μπορεί να γλιστρήσει δια μέσω του διαφράγματος προς το θώρακα, δημιουργώντας έτσι τη διαφραγματοκήλη. Ουσιαστικά λοιπόν, διαφραγματοκήλη έχουμε όταν ένα μέρος του στομαχιού βρίσκεται πάνω από το διάφραγμα (στο θώρακα), ενώ θα έπρεπε να βρίσκεται εξ ολοκλήρου στην κοιλιά.
Η ύπαρξη διαφραγματοκήλης καθιστά την παλινδρόμηση οξέος πιο πιθανή. Η διαφραγματοκήλη είναι πιο συνήθης σε άτομα μεγαλύτερα των 50 ετών. Η παχυσαρκία και η εγκυμοσύνη είναι, επίσης, παράγοντες κινδύνου για ανάπτυξη διαφραγματοκήλης. Η ακριβής αιτία δεν είναι γνωστή, αλλά μπορεί να έχει να κάνει με τη χαλάρωση των ιστών γύρω από το διάφραγμα που συμβαίνει με την πάροδο της ηλικίας. Δεν υπάρχει τρόπος πρόληψης της δημιουργίας διαφραγματοκήλης.
Συμπτώματα της παλινδρόμησης οξέος
Άτομα που αισθάνονται οπισθοστερνικό καύσο ( «καούρες» στο θώρακα) τουλάχιστον 2-3 φορές την εβδομάδα, μπορεί να έχουν γαστρο-οισοφαγική παλινδρομική νόσο (ΓΟΠΝ). Πρόκειται για μια αίσθηση καψίματος στο κέντρο του στήθους που μερικές φορές επεκτείνεται προς το λαιμό, ενώ μπορεί να συνυπάρχει και όξινη γεύση στο λαιμό και το στόμα. Λιγότερο συχνά συμπτώματα είναι:
. Πόνος στο στομάχι (στο κέντρο της άνω κοιλίας)
. Πόνος στο θώρακα, όχι καυστικού τύπου
. Δυσκολία στην κατάποση (δυσφαγία) ή μια αίσθηση ότι η τροφή κολλά κάπου στον οισοφάγο
. Πόνος κατά την κατάποση (οδυνοφαγία)
. Επίμονη λαρυγγίτιδα/βράγχος φωνής
. Επίμονος πονόλαιμος
. Χρόνιος βήχας, πρόσφατης έναρξης άσθμα ή άσθμα μόνο κατά τις νυχτερινές ώρες
. Αναγωγή τροφών ή υγρών – όξινη γεύση στο λαιμό
. Αίσθημα «κόμπου» στο λαιμό
. Επιδείνωση οδοντικής νόσου
. Υποτροπιάζουσες αναπνευστικές λοιμώξεις (πνευμονίες)
. Χρόνια παραρρινοκολπίτιδα (ιγμορίτιδα)
. Αφύπνιση με αίσθημα πνιγμονής («πνιγμός» κατά τον ύπνο)
Πότε να αναζητήσετε βοήθεια
Τα ακόλουθα σημεία και συμπτώματα μπορεί να είναι ενδεικτικά ενός πιο σοβαρού προβλήματος και θα πρέπει να αναφερθούν σε κάποιον ειδικό γιατρό άμεσα:
. Δυσκολία ή πόνος κατά την κατάποση (η αίσθηση ότι η τροφή «κολλά»)
. Ανεξήγητη απώλεια βάρους
. Πόνος στο στήθος
. Πνιγμός
. Αιμορραγία (εμετός με αίμα ή σκούρα μαύρα κόπρανα)
Η διάγνωση της παλινδρόμησης οξέος
Η διάγνωση της παλινδρόμησης οξέος συνήθως βασίζεται στα συμπτώματα και στην ανταπόκριση στη θεραπεία. Σε άτομα που έχουν συμπτώματα παλινδρόμησης οξέος, αλλά όχι ενδείξεις επιπλοκών, συνήθως συνιστάται μια θεραπεία που περιλαμβάνει αλλαγές στον τρόπο ζωής και, σε μερικές περιπτώσεις, τη χορήγηση φαρμάκων, χωρίς να γίνουν κάποιες ειδικές εξετάσεις.
Ειδικές εξετάσεις απαιτούνται όταν η διάγνωση δεν είναι ξεκάθαρη ή όταν υπάρχουν πιο σοβαρά σημεία ή συμπτώματα που αναφέρθηκαν πιο πάνω. Είναι πολύ σημαντικό να αποκλειστούν καταστάσεις απειλητικές για τη ζωή που μπορούν να προκαλέσουν συμπτώματα παρόμοια με αυτά της ΓΟΠΝ. Αυτό έχει ιδιαίτερη σημασία για τον πόνο στο στήθος, ο οποίος μπορεί να είναι σύμπτωμα καρδιακής νόσου. Όταν τα συμπτώματα δεν είναι απειλητικά και η διάγνωση της ΓΟΠΝ δεν είναι ξεκάθαρη, τότε μπορούν να γίνουν κάποιες από τις ακόλουθες εξετάσεις:
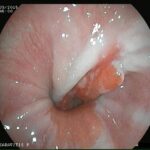
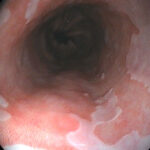
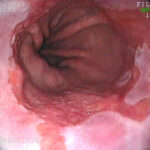
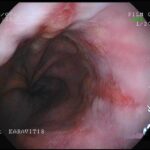
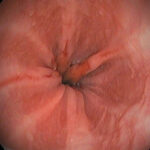
Γαστροσκόπηση
Χρησιμοποιείται συχνά για την εκτίμηση του οισοφάγου. Ένας μικρός εύκαμπτος σωλήνας προωθείται δια του στόματος στον οισοφάγο και μετά σε στομάχι και δωδεκαδάκτυλο. Ο σωλήνας αυτός διαθέτει φως και κάμερα δια της οποίας ελέγχονται τα όργανα από τα οποία διέρχεται. Οι βλάβες των ιστών μπορούν να εκτιμηθούν με το μάτι του γιατρού αφού παρέχεται εικόνα σε πολύ μεγάλη μεγέθυνση, ενώ είναι δυνατή η λήψη δειγμάτων των ιστών (βιοψίες) για περαιτέρω έλεγχο.
24-ωρη pH-μετρία
Η 24ωρη μελέτη του pH (δηλαδή, της οξύτητας) των περιεχομένων του οισοφάγου είναι ο πιο άμεσος τρόπος για προσδιορισμό της συχνότητας παλινδρόμησης οξέος, αν και η εξέταση αυτή δεν βοηθά πάντα στη διάγνωση της ΓΟΠΝ. Συνήθως, εφαρμόζεται σε περιπτώσεις που η διάγνωση δεν είναι σαφής μετά τη γαστροσκόπηση ή τη χορήγηση εμπειρικής θεραπείας με βάση τα συμπτώματα. Επίσης, είναι χρήσιμη στη μελέτη ασθενών που εξακολουθούν να έχουν συμπτώματα παρά τη λήψη θεραπείας.
Κατά την εξέταση αυτή εισάγεται ένας πολύ λεπτός σωλήνας δια μέσου της μύτης στον οισοφάγο. Ο σωλήνας αυτός αφήνεται στον οισοφάγο για 24 ώρες. Στο διάστημα αυτό ο ασθενής καταγράφει τα συμπτώματά του. Το εξωτερικό άκρο του σωλήνα προσαρμόζεται σε μια μικρή συσκευή, η οποία καταγράφει πόσο συχνά το οξύ του στομάχου ανέρχεται στον οισοφάγο. Τα δεδομένα αναλύονται στη συνέχεια προκειμένου να προσδιοριστεί η συχνότητα της παλινδρόμησης οξέος και η συσχέτιση των επεισοδίων παλινδρόμησης με τα συμπτώματα.
Μια εναλλακτική μέθοδος για τη μέτρηση του pH στον οισοφάγο χρησιμοποιεί μια μικρή συσκευή που προσκολλάται στον οισοφάγο και μεταδίδει πληροφορίες ασύρματα σε ένα μόνιτορ που βρίσκεται έξω από το σώμα. Με αυτόν τον τρόπο αποφεύγεται η εισαγωγή και παραμονή του σωλήνα στη μύτη για 24 ώρες, αλλά απαιτείται γαστροσκόπηση για την τοποθέτηση της συσκευής στον οισοφάγο (δεν χρειάζεται πάλι για την αφαίρεσή της αφού αποβάλλεται στα κόπρανα από μόνη της).
Μανομετρία οισοφάγου
Γίνεται με την κατάποση ενός σωλήνα που μετρά τις συσπάσεις των μυών του οισοφάγου. Μπορεί να βοηθήσει να διαπιστωθεί αν ο κατώτερος οισοφαγικός σφιγκτήρας (ΚΟΣ) λειτουργεί όπως πρέπει. Η μανομετρία γίνεται μόνο σε περιπτώσεις που η διάγνωση είναι ασαφής από τις προηγούμενες εξετάσεις ή σε εκείνους τους ασθενείς που πρόκειται να αντιμετωπιστούν με χειρουργική επέμβαση.
Επιπλοκές της παλινδρόμησης οξέος
Οι περισσότεροι ασθενείς με ΓΟΠΝ δεν θα παρουσιάσουν σοβαρές επιπλοκές, ιδίως μάλιστα αν λαμβάνουν επαρκή θεραπεία για το πρόβλημά τους. Παρ` όλα αυτά, ενδέχεται να παρουσιαστούν ορισμένες σοβαρές επιπλοκές σε ασθενείς με βαριά ΓΟΠΝ:
. Έλκη
Μπορεί να δημιουργηθούν στον οισοφάγο εξ αιτίας «καψίματος» από το γαστρικό οξύ που παλινδρομεί. Σε μερικές περιπτώσεις, τα έλκη μπορεί να αιμορραγήσουν. Μάλιστα, η αιμορραγία ενδέχεται να μην είναι αντιληπτή, αλλά μπορεί να ανιχνευτεί σε δείγμα κοπράνων, ακόμη και αν δεν είναι ορατό με το μάτι. Η εξέταση αυτή γίνεται με την τοποθέτηση μικρής ποσότητας κοπράνων σε μια ειδική χημική καρτέλα.
. Στένωση
Η βλάβη που υφίσταται ο οισοφάγος από το οξύ έχει ως αποτέλεσμα τη δημιουργία ελκών στο βλεννογόνο του. Κατά τη διαδικασία επούλωσης των ελκών μπορεί να δημιουργηθεί ουλή και στένωση του αυλού του οισοφάγου. Η στένωση αυτή ενδέχεται να εμποδίζει τη δίοδο της τροφής ή χαπιών.
. Προβλήματα από τους πνεύμονες και τον τράχηλο
Σε μερικά άτομα το οξύ που παλινδρομεί εισέρχεται στο λάρυγγα, προκαλώντας φλεγμονή στις φωνητικές χορδές, πονόλαιμο ή βραχνάδα στη φωνή. Το οξύ μπορεί να εισέλθει και στους πνεύμονες, προκαλώντας πνευμονία από εισρόφηση ή συμπτώματα άσθματος. Η χρόνια παλινδρόμηση οξέος στους πνεύμονες ενδέχεται, τελικά, να προκαλέσει μόνιμη ονευμονική νόσο, η οποία λέγεται πνευμονική ίνωση, ή βρογχεκτασίες.
. Οισοφάγος Barrett‘s
Ο οισοφάγος Barrett’s δημιουργείται όταν τα φυσιολογικά κύτταρα που καλύπτουν τον κατώτερο οισοφάγο (πλακώδη κύτταρα) αντικαθίστανται από κύτταρα διαφορετικού τύπου (εντερικά κύτταρα). Αυτό είναι αποτέλεσμα επαναλαμβανόμενης βλάβης στα κύτταρα του οισοφάγου και η πιο κοινή αιτία είναι η χρόνια γαστρο-οισοφαγική παλινδρομική νόσος. Τα εντερικά κύτταρα έχουν έναν μικρό κίνδυνο να μετατραπούν σε καρκινικά κύτταρα. Έτσι, οι ασθενείς με οισοφάγο Barrett’s λαμβάνουν οδηγίες να υποβάλλονται σε περιοδικό έλεγχο με ενδοσκόπηση προκειμένου να ανιχνευθούν έγκαιρα πρώιμα σημεία καρκίνου.
. Καρκίνος οισοφάγου
Υπάρχουν δυο κύριοι τύποι οισοφαγικού καρκίνου: το αδενοκαρκίνωμα και το καρκίνωμα από πλακώδη κύτταρα. Σημαντικός παράγοντας κινδύνου για την ανάπτυξη αδενοκαρκινώματος είναι ο οισοφάγος Barrett’s, όπως αναφέρθηκε προηγουμένως. Το καρκίνωμα από πλακώδη κύτταρα δεν φαίνεται να συσχετίζεται με τη ΓΟΠΝ. Δυστυχώς, η συχνότητα του αδενοκαρκινώματος φαίνεται πως αυξάνεται τα τελευταία χρόνια στο Δυτικό κόσμο. Παρ` όλα αυτά, μόνο ένα μικρό ποσοστό ασθενών με ΓΟΠΝ θα αναπτύξουν οισοφάγο Barrett’s και ένα ακόμη μικρότερο ποσοστό αυτών θα αναπτύξει αδενοκαρκίνωμα.
Θεραπεία της παλινδρόμησης
Η θεραπεία της ΓΟΠΝ γίνεται ανάλογα με τη σοβαρότητά της.
Ήπια συμπτώματα
Η αρχική θεραπεία για ήπια παλινδρόμηση οξέος περιλαμβάνει αλλαγές στη δίαιτα και τη χρήση φαρμάκων, όπως τα αντιόξινα ή η ρανιτιδίνη (Zantac).
Αλλαγές στον τρόπο ζωής
Οι αλλαγές στις καθημερινές συνήθειες του ασθενή με ΓΟΠΝ έχουν προταθεί εδώ και πολλά χρόνια, αλλά η αποτελεσματικότητά τους δεν έχει τεκμηριωθεί πλήρως με καλά οργανωμένες μελέτες. Από την ανασκόπηση της βιβλιογραφίας πάντως, φαίνεται ότι η απώλεια βάρους και η ανύψωση της κεφαλής του κρεβατιού μπορεί να βοηθήσουν, αλλά οι αλλαγές στη δίαιτα δεν είναι αποτελεσματικές σε όλους τους ασθενείς. Έτσι, συμπεραίνεται πως οι συστάσεις που συνήθως δίδονται για τη δίαιτα μπορεί να είναι χρήσιμες για κάποιους ασθενείς αλλά όχι για όλους με ήπια συμπτώματα παλινδρόμησης οξέος.
Οι ασθενείς με ήπια παλινδρόμηση οξέος μπορούν να δοκιμάσουν αυτές τις θεραπείες πριν αναζητήσουν ιατρική βοήθεια. Ασθενείς όμως με σοβαρότερα συμπτώματα πρέπει να μιλήσουν με τον γιατρό τους πριν προχωρήσουν σε οποιαδήποτε θεραπεία.
Πιο συγκεκριμένα, οι ασθενείς με ήπια παλινδρόμηση οξέος μπορούν να κάνουν τα εξής για να βελτιώσουν τα συμπτώματά τους:
. Απώλεια βάρους
Βοηθά τους υπέρβαρους να μειώσουν τα συμπτώματα της παλινδρόμησης οξέος. Επιπρόσθετα, η απώλεια βάρους έχει και άλλα οφέλη στην υγεία τους, συμπεριλαμβανομένων του σακχαρώδη διαβήτη και της αρηριακής υπέρτασης.
. Ανύψωση της κεφαλής του κρεβατιού κατά 15-20 εκατοστά
Αν και οι περισσότεροι έχουν οπισθοστερνικό καύσο μόνο για 2-3 ώρες μετά από τα γεύματα, μερικοί αφυπνίζονται τη νύχτα με αυτά τα συμπτώματα. Αυτοί οι ασθενείς θα ωφεληθούν από την ανύψωση της κεφαλής του κρεβατιού, η οποία ανεβάζει το κεφάλι και τους ώμους ψηλότερα από το στομάχι, με αποτέλεσμα η βαρύτητα να εμποδίζει την παλινδρόμηση οξέος.
Η ανύψωση της κεφαλής του κρεβατιού μπορεί να γίνει με τούβλα ή ξύλινες σφήνες που τοποθετούνται κάτω από τα πόδια του κρεβατιού. Η χρήση επιπλέον μαξιλαριών δεν είναι σωστή διότι προκαλεί μια μη φυσιολογική κάμψη στον κορμό του σώματος, με αποτέλεσμα την αύξηση της πίεσης στο στομάχι και την επιδείνωση της παλινδρόμησης οξέος.
. Αποφυγή τροφών που προκαλούν παλινδρόμηση
Μερικές τροφές προκαλούν χαλάρωση του κατώτερου οισοφαγικού σφιγκτήρα, διευκολύνοντας έτσι την παλινδρόμηση οξέος. Υπερβολικές ποσότητες καφεϊνης, σοκολάτας, αλκοόλ, μέντας και λιπαρών τροφών μπορούν να προκαλέσουν ιδιαίτερα ενοχλητικά συμπτώματα παλινδρόμησης οξέος σε μερικούς ανθρώπους.
. Διακοπή καπνίσματος
Το σάλιο βοηθά στην εξουδετέρωση του παλινδρομούντος οξέος αλλά το κάπνισμα μειώνει την παραγωγή του. Το κάπνισμα, επιπλέον, μειώνει την πίεση του κατώτερου οισοφαγικού σφιγκτήρα, προκαλώντας συχνά επεισόδια παλινδρόμησης οξέος στον οισοφάγο. Η διακοπή του καπνίσματος μπορεί να μειώσει ή και να εξαφανίσει τα συμπτώματα ήπιας παλινδρόμησης οξέος.
. Αποφυγή μεγάλων γευμάτων και γευμάτων πριν τον ύπνο
Αν κοιμάστε με γεμάτο στομάχι αυξάνεται σημαντικά η πιθανότητα παλινδρόμησης οξέος. Γευματίζοντας 3-4 ώρες πριν την κατάκλιση, η παλινδρόμηση μπορεί να ελαττωθεί. Επιπλέον, λαμβάνοντας μικρά γεύματα, αποφεύγετε την υπερβολική διάταση του στομάχου, η οποία μπορεί επίσης να προκαλέσει παλινδρόμηση οξέος
. Αποφυγή στενών ρούχων
Τα στενά ρούχα ενδέχεται να προκαλέσουν δυσφορία, αλλά επίσης αυξάνουν την πίεση στην κοιλιά, εξωθώντας τα περιεχόμενα του στομάχου προς τον οισοφάγο.
. Χρήση τσίχλας ή καραμέλας
Αυξάνει την παραγωγή σάλιου, το οποίο μπορεί να εξουδετερώσει το οξύ που έχει εισέλθει στον οισοφάγο.
Αντιόξινα
Χρησιμοποιούνται συχνά για βραχείας διάρκειας ανακούφιση από τα συμπτώματα παλινδρόμησης οξέος. Η δράση τους όμως είναι πολύ σύντομη και, έτσι, δεν είναι πολύ αποτελεσματικά. Παραδείγματα τέτοιων φαρμάκων είναι τα Maalox, Simeco, Gaviscon.
Ανταγωνιστές των Η2 υποδοχέων ισταμίνης
Τα φάρμακα αυτά μειώνουν την παραγωγή οξέος από το στομάχι. Παρ` όλα αυτά, είναι λιγότερο αποτελεσματικά από τους αναστολείς αντλίας προτωνίων. Παράδειγμα τέτοιου φαρμάκου είναι η ρανιτιδίνη (Zantac, Lumaren). Λαμβάνονται από το στόμα μια ή δυο φορές την ημέρα.
Μέτρια ως σοβαρά συμπτώματα
Οι ασθενείς με μέτρια ως σοβαρά συμπτώματα παλινδρόμησης οξέος, επιπλοκές της ΓΟΠΝ, ή ήπια συμπτώματα που δεν έχουν βελτιωθεί με τις αλλαγές στον τρόπο ζωής και τα φάρμακα που αναφέρθηκαν προηγουμένως, συνήθως χρειάζονται θεραπεία με αναστολείς αντλίας πρωτονίων (ΑΑΠ).
Αναστολείς αντλίας πρωτονίων (Proton pump inhibitors)
Στην κατηγορία αυτή συμπεριλαμβάνονται η ομεπραζόλη (Losec, Penrazol), η εσομεπραζόλη (Nexium, Helides), η λανσοπραζόλη (Laprazol), η παντοπραζόλη (Zurcazol, Controloc, Pantium) και η ραμπεπραζόλη (Pariet). Τα φάρμακα αυτά είναι πιο αποτελεσματικά συγκριτικά με τους ανταγωνιστές των Η2 υποδοχεών της ισταμίνης.
Όταν βρεθεί η κατάλληλη δόση και ο τύπος του φαρμάκου αυτού που είναι κατάλληλο για εσάς, τότε πιθανότατα θα συνεχίσετε τη θεραπεία με ΑΑΠ για περίπου 8 εβδομάδες. Ανάλογα με τα συμπτώματά σας μετά από 8 εβδομάδες, η δόση του φαρμάκου μπορεί να ελαττωθεί ή και να διακοπεί. Αν τα συμπτώματα επιστρέψουν εντός 3 μηνών, συνιστάται μακροχρόνια θεραπεία. Αν τα συμπτώματα δεν επιστρέψουν εντός 3 μηνών, τότε μπορεί να χρειάζεται θεραπεία μόνο κατά διαστήματα. Ο στόχος της θεραπείας της ΓΟΠΝ είναι ο ασθενής να λαμβάνει τη μικρότερη δυνατή δόση φαρμάκου που ελέγχει τα συμπτώματά του και τον προφυλάσσει από επιπλοκές.
Οι ΑΑΠ είναι ασφαλή φάρμακα, αλλά μπορούν να θεωρηθούν ακριβή θεραπεία, ιδίως όταν κάποιος χρειάζεται να τα παίρνει για μεγάλο χρονικό διάστημα. Οι κίνδυνοι από τη μακροχρόνια λήψη των ΑΑΠ είναι η αύξηση των εντερικών λοιμώξεων, όπως από το Clostridium difficile, και η μειωμένη απορρόφηση μετάλλων και θρεπτικών ουσιών. Γενικά όμως, οι κίνδυνοι αυτοί είναι μικροί. Παρ` όλα αυτά, ακόμη και ο μικρός κίνδυνος είναι αρκετός για να δοθεί έμφαση στην ανάγκη να λαμβάνεται η μικρότερη δυνατή δόση για το βραχύτερο κατά το δυνατό χρονικό διάστημα.
Αν τα συμπτώματα δεν ελέγχονται
Σε αυτήν την περίπτωση συνιστάται να γίνουν ένα ή περισσότερα από τα ακόλουθα:
. Να χορηγηθεί ένας άλλος ΑΑΠ ή να αυξηθεί η δόση αυτού που ήδη χορηγείται.
. Ο ΑΑΠ να δίδεται δυο φορές την ημέρα αντί για μια
. Επιπλέον εξετάσεις ώστε να επιβεβαιωθεί η διάγνωση και/ή να αποκλειστεί άλλο πρόβλημα που προκαλεί τα συμπτώματα.
. Να αντιμετωπισθεί το ενδεχόμενο χειρουργικής θεραπείας της παλινδρομικής νόσου.
Χειρουργική θεραπεία
Πριν από την ανακάλυψη των ισχυρών φαρμάκων που αναστέλλουν την έκκριση οξέος από το στομάχι, οι σοβαρές περιπτώσεις ΓΟΠΝ που δεν ελέγχονταν με τη φαρμακευτική θεραπεία, αντιμετωπίζονταν χειρουργικά. Λόγω της μεγάλης αποτελεσματικότητας των σημερινών φαρμάκων, ο ρόλος της χειρουργικής θεραπείας έχει περιοριστεί και έχει γίνει πιο περίπλοκος. Γενικά, ο σκοπός της είναι η διόρθωση της διαφραγματοκήλης και η ενίσχυση του κατώτερου οισοφαγικού σφιγκτήρα.
Η πιο συνήθης χειρουργική θεραπεία είναι η λαπαρασκοπική θολοπτύχωση κατά Nissen. Κατά τη μέθοδο αυτή τυλίγεται το άνω τμήμα του στομαχιού γύρω από το κάτω άκρο του οισοφάγου.
Αν και τα αποτελέσματά της είναι συνήθως καλά, ενίοτε μπορεί να συμβούν επιπλοκές: επίμονη δυσκολία στην κατάποση (σε 5% των ασθενών), μια αίσθηση «φουσκώματος», υποτροπή λόγω λύσης της συρραφής του στομάχου γύρω από τον οισοφάγο (1-2% ανά έτος), διάρροια λόγω κατά λάθος βλάβης των νεύρων του στομάχου και του εντέρου.